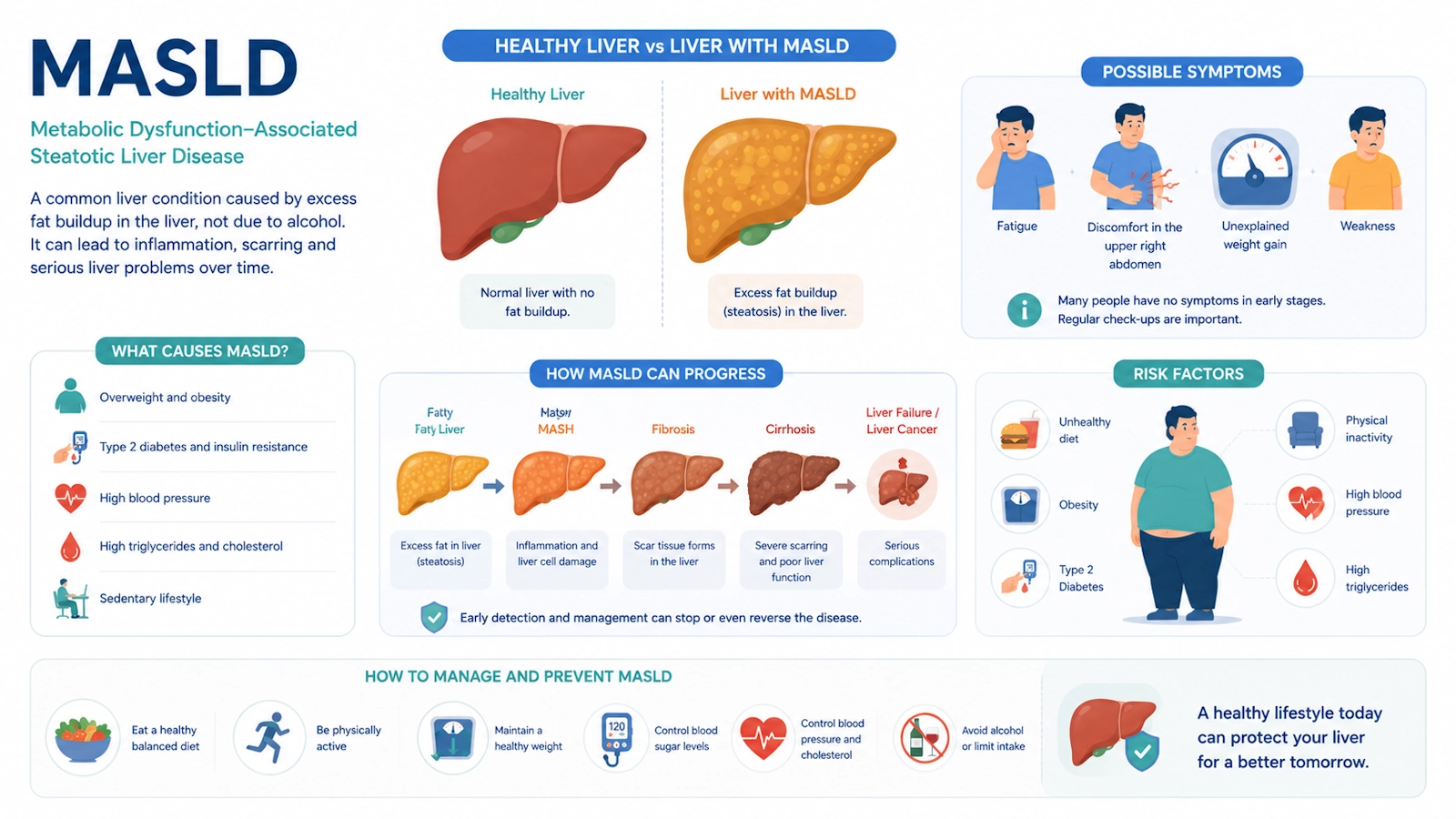
1. MASLD là gì?
MASLD là viết tắt của Metabolic Dysfunction–Associated Steatotic Liver Disease, nghĩa là bệnh gan nhiễm mỡ liên quan rối loạn chuyển hóa.
Thuật ngữ này thay thế dần cho NAFLD – Bệnh gan nhiễm mỡ không do rượu- vì nhấn mạnh bản chất bệnh sinh là rối loạn chuyển hóa, thay vì chỉ định nghĩa theo hướng “không do rượu”. MASLD thường đi kèm với đái tháo đường type 2, béo phì, tăng huyết áp, rối loạn lipid máu và kháng insulin.
Trong MASLD, mỡ tích tụ trong gan. Một số bệnh nhân chỉ có gan nhiễm mỡ đơn thuần, nhưng một số khác tiến triển thành MASH.
MASH là viết tắt của Metabolic Dysfunction–Associated Steatohepatitis, nghĩa là viêm gan nhiễm mỡ do rối loạn chuyển hóa. Đây là giai đoạn có viêm, tổn thương tế bào gan và có nguy cơ tiến triển xơ hóa gan, xơ gan và ung thư gan.
Có thể hình dung tiến trình bệnh như sau:
MASLD → MASH → xơ hóa gan → xơ gan → ung thư biểu mô tế bào gan
2. Nguyên nhân và cơ chế bệnh sinh của MASLD
MASLD không phải là bệnh gan đơn thuần. Đây là biểu hiện tại gan của rối loạn chuyển hóa toàn thân.
Các yếu tố thường góp phần gây MASLD gồm:
2.1. Kháng insulin
Đề kháng insulin làm tăng ly giải mỡ ở mô mỡ, tăng acid béo tự do về gan, tăng tổng hợp triglyceride trong gan và thúc đẩy tích tụ mỡ nội tạng. Ở bệnh nhân đái tháo đường type 2, kháng insulin là cơ chế trung tâm liên kết giữa tăng glucose máu, béo bụng và gan nhiễm mỡ.
2.2. Béo phì, đặc biệt béo bụng
Béo phì, đặc biệt là béo bụng, gây rối loạn hoạt động của mô mỡ và làm mỡ tích tụ nhiều hơn trong gan. Điều này góp phần gây ra hoặc làm nặng thêm MASLD.
2.3. Rối loạn lipid máu
Tăng triglyceride, HDL-C thấp và tăng các hạt lipoprotein gây xơ vữa thường gặp ở bệnh nhân đái tháo đường type 2 và làm nặng thêm nguy cơ MASLD.
2.4. Chế độ ăn và lối sống tĩnh tại
Ăn dư năng lượng, nhiều đường đơn, nước ngọt, tinh bột tinh chế, thức ăn chế biến sẵn và ít vận động làm tăng nguy cơ gan nhiễm mỡ.
2.5. Yếu tố di truyền và môi trường
Một số bệnh nhân có yếu tố di truyền làm tăng nguy cơ tích tụ mỡ gan và xơ hóa gan.
Tuy nhiên, trong thực hành lâm sàng, các yếu tố cần can thiệp vẫn là cân nặng, vòng eo, đường huyết, huyết áp, lipid máu và lối sống.
3. Triệu chứng và dấu hiệu của MASLD
Phần lớn bệnh nhân MASLD không có triệu chứng. Bệnh thường được phát hiện tình cờ qua siêu âm bụng, xét nghiệm men gan hoặc đánh giá bệnh đồng mắc ở bệnh nhân đái tháo đường type 2.
Một số biểu hiện có thể gặp:
- Mệt mỏi không đặc hiệu.
- Cảm giác nặng hoặc tức vùng hạ sườn phải.
- Gan to nhẹ.
- Tăng AST, ALT nhẹ hoặc vừa.
- Tăng GGT.
- Gan nhiễm mỡ trên siêu âm.
- Tiểu cầu giảm khi đã có xơ hóa gan tiến triển hoặc tăng áp cửa.
Điểm rất quan trọng: men gan bình thường không loại trừ MASH hoặc xơ hóa gan tiến triển. Vì vậy, bác sĩ không nên chỉ dựa vào AST/ALT để loại trừ bệnh gan chuyển hóa ở bệnh nhân đái tháo đường type 2.
4. Khi nào bác sĩ nên chú ý đến MASLD?
Nên chủ động nghĩ đến MASLD ở bệnh nhân đái tháo đường type 2 nếu có một trong các tình huống sau:
- Thừa cân hoặc béo phì.
- Vòng eo tăng.
- Tăng huyết áp.
- Tăng triglyceride.
- HDL-C thấp.
- HbA1c kiểm soát chưa đạt.
- Gan nhiễm mỡ trên siêu âm.
- AST/ALT tăng kéo dài.
- Tiểu cầu giảm không giải thích được.
- Có bệnh tim mạch, suy tim hoặc bệnh thận mạn đi kèm.
Trong thực hành, bác sĩ đa khoa nên đặc biệt chú ý MASLD ở nhóm đái tháo đường type 2 + béo phì + tăng triglyceride + men gan tăng nhẹ, vì đây là kiểu hình rất thường gặp.
5. Chẩn đoán MASLD như thế nào?
Chẩn đoán MASLD cần trả lời hai câu hỏi:
- Người bệnh có gan nhiễm mỡ liên quan rối loạn chuyển hóa không?
- Người bệnh có nguy cơ xơ hóa gan tiến triển không?
5.1. Siêu âm bụng
Siêu âm có thể phát hiện gan nhiễm mỡ, nhưng không đủ để đánh giá chính xác xơ hóa gan. Vì vậy, kết luận “gan nhiễm mỡ độ 1, độ 2” không thay thế được phân tầng nguy cơ xơ hóa.
5.2. Tính FIB-4: bước quan trọng trong phòng khám
ADA 2026 khuyến cáo sử dụng FIB-4 như công cụ ban đầu để đánh giá nguy cơ xơ hóa gan ở bệnh nhân đái tháo đường type 2 có nguy cơ MASLD. FIB-4 dùng 4 thông số: tuổi, AST, ALT và số lượng tiểu cầu.
5.3. Đo độ đàn hồi gan
Nếu FIB-4 ≥ 1,3, nên cân nhắc:
- FibroScan.
- Vibration-controlled transient elastography.
- Elastography bằng siêu âm.
- ELF test nếu có điều kiện.
Theo thuật toán ADA 2026, đo độ cứng gan có vai trò trong bước đánh giá tiếp theo sau FIB-4.
6. Điều trị MASLD trên bệnh nhân đái tháo đường type 2
Điều trị MASLD cần tích hợp điều trị đái tháo đường, béo phì, rối loạn lipid máu, tăng huyết áp, bệnh tim mạch và bệnh thận mạn. Không nên điều trị MASLD tách rời khỏi bối cảnh tim-thận-chuyển hóa.
6.1. Giảm cân là nền tảng
Giảm cân là can thiệp quan trọng nhất để giảm mỡ gan và cải thiện MASH.
Mục tiêu thực hành:
- Giảm ≥5% cân nặng: có thể giảm mỡ gan.
- Giảm 7–10%: có thể cải thiện viêm gan.
- Giảm ≥10%: có thể cải thiện MASH và xơ hóa ở một số bệnh nhân.
Bác sĩ nên đặt mục tiêu cụ thể, ví dụ: bệnh nhân 80 kg có thể đặt mục tiêu ban đầu giảm 4–8 kg trong 6–12 tháng.
6.2. Dinh dưỡng
Nên khuyến cáo:
- Giảm tổng năng lượng khẩu phần.
- Tránh nước ngọt, trà sữa, nước ép nhiều đường.
- Giảm cơm trắng, bún, mì, bánh mì nếu ăn quá nhiều.
- Tăng rau xanh, đậu, cá, thịt nạc, trứng với lượng phù hợp.
- Ưu tiên chất béo không bão hòa: cá, dầu ô-liu, các loại hạt.
- Hạn chế mỡ động vật, thức ăn chiên, thức ăn nhanh.
- Tránh hoặc hạn chế rượu bia.
Chế độ ăn Địa Trung Hải hoặc chế độ ăn giảm năng lượng có điều chỉnh theo văn hóa Việt Nam đều có thể áp dụng.
6.3. Hoạt động thể lực
Khuyến cáo thực tế:
- Ít nhất 150 phút/tuần hoạt động aerobic mức độ vừa.
- Tập kháng lực 2–3 lần/tuần nếu có thể.
- Giảm thời gian ngồi lâu.
- Đi bộ sau ăn 10–15 phút có thể hữu ích cho kiểm soát glucose sau ăn.
Với bệnh nhân lớn tuổi hoặc có biến chứng tim mạch, cần cá thể hóa mức độ vận động.
6.4. Kiểm soát đường huyết
Kiểm soát đường huyết tốt giúp cải thiện môi trường chuyển hóa, nhưng lựa chọn thuốc nên dựa trên toàn bộ bệnh cảnh: cân nặng, bệnh tim mạch, bệnh thận mạn, nguy cơ hạ đường huyết và MASLD.
ADA 2026 tiếp tục nhấn mạnh cách tiếp cận cá thể hóa, dựa trên bệnh đồng mắc và nguy cơ tim-thận-chuyển hóa.
6.5. Các thuốc điều trị bệnh gan nhiễm mỡ do chuyển hóa – MASLD
1- GLP-1 receptor agonist
Ở người lớn có đái tháo đường type 2, MASLD và thừa cân hoặc béo phì, ADA 2026 khuyến cáo có thể cân nhắc GLP-1 receptor agonist có bằng chứng lợi ích trên MASH.
Lợi ích của nhóm GLP-1 RA:
- Giảm HbA1c.
- Giảm cân.
- Giảm mỡ gan.
- Có dữ liệu cải thiện MASH với một số thuốc.
- Một số thuốc có lợi ích tim mạch.
Nhóm này đặc biệt phù hợp khi bệnh nhân có: đái tháo đường type 2, béo phì, MASLD/MASH, nguy cơ tim mạch cao.
2. Pioglitazone
Pioglitazone có dữ liệu cải thiện MASH – viêm gan chuyển nhiễm mỡ do rối loạn chuyển hóa, nhất là ở bệnh nhân đái tháo đường type 2 có kháng insulin rõ.
ADA 2026 tiếp tục đề cập pioglitazone trong nhóm thuốc có thể cân nhắc ở bệnh nhân type 2 có MASH hoặc nguy cơ xơ hóa gan cao.
Cần lưu ý tác dụng phụ:
- Tăng cân.
- Phù.
- Làm nặng suy tim ở bệnh nhân nguy cơ.
- Tăng nguy cơ gãy xương ở một số nhóm bệnh nhân.
Do đó, pioglitazone nên được cá thể hóa, tránh dùng ở bệnh nhân suy tim hoặc phù nhiều.
3. SGLT2 inhibitor
SGLT2 inhibitor không phải là thuốc đặc hiệu điều trị MASH, nhưng rất có giá trị ở bệnh nhân đái tháo đường type 2 có bệnh tim mạch, suy tim hoặc bệnh thận mạn.
Lợi ích:
- Giảm HbA1c.
- Giảm cân nhẹ.
- Giảm huyết áp nhẹ.
- Bảo vệ tim và thận.
- Có một số dữ liệu giúp giảm mỡ gan.
Ở bệnh nhân MASLD kèm bệnh thận mạn hoặc suy tim, SGLT2 inhibitor thường là lựa chọn rất hợp lý trong chiến lược điều trị toàn diện.
4. Điều trị lipid máu và huyết áp
Không nên bỏ qua kiểm soát nguy cơ tim mạch. Ở bệnh nhân đái tháo đường type 2 và MASLD, nguyên nhân tử vong thường không chỉ là bệnh gan mà còn là bệnh tim mạch.
Cần kiểm soát:
- LDL-C theo mức nguy cơ tim mạch.
- Huyết áp.
- Hút thuốc lá.
- Béo phì.
- Bệnh thận mạn.
- Albumin niệu.
7. Khi nào chuyển chuyên khoa gan mật?
Nên chuyển bệnh nhân đến chuyên khoa gan mật khi:
- FIB-4 > 2,67.
- FIB-4 ≥ 1,3 và đo độ đàn hồi gan bất thường.
- Nghi ngờ xơ gan.
- Tiểu cầu giảm không giải thích được.
- Albumin giảm, INR tăng.
- Vàng da, báng bụng, phù, lách to.
- AST/ALT tăng kéo dài chưa rõ nguyên nhân.
- Nghi ngờ bệnh gan khác ngoài MASLD.
8. Summary
MASLD là bệnh gan nhiễm mỡ liên quan rối loạn chuyển hóa, rất thường gặp ở bệnh nhân đái tháo đường type 2. Đây không phải là tình trạng “gan nhiễm mỡ đơn giản”, vì một số bệnh nhân có thể tiến triển thành MASH, xơ hóa gan, xơ gan và ung thư gan.
Đối với bác sĩ, nhiệm vụ quan trọng là phát hiện bệnh nhân có nguy cơ xơ hóa gan tiến triển. FIB-4 là công cụ đơn giản, dễ áp dụng và được ADA 2026 nhấn mạnh trong đánh giá MASLD ở bệnh nhân đái tháo đường type 2. Bệnh nhân có FIB-4 ≥ 1,3 cần được đánh giá thêm; bệnh nhân có FIB-4 > 2,67 nên được chuyển chuyên khoa gan mật.
Điều trị MASLD cần dựa trên giảm cân, dinh dưỡng, vận động, kiểm soát đường huyết, huyết áp, lipid máu và lựa chọn thuốc phù hợp. Ở bệnh nhân type 2 có MASLD và thừa cân/béo phì, GLP-1 RA có bằng chứng lợi ích trên MASH là lựa chọn nên cân nhắc theo ADA 2026.
FAQ: MASLD trên bệnh nhân đái tháo đường type 2
1. MASLD có giống NAFLD không?
MASLD là thuật ngữ mới thay thế dần NAFLD. MASLD nhấn mạnh mối liên quan với rối loạn chuyển hóa như đái tháo đường type 2, béo phì, tăng huyết áp và rối loạn lipid máu.
2. Vì sao bệnh nhân đái tháo đường type 2 dễ bị MASLD?
Vì đái tháo đường type 2 thường đi kèm kháng insulin, béo bụng, tăng triglyceride và viêm chuyển hóa mức độ thấp. Các yếu tố này thúc đẩy tích tụ mỡ trong gan.
3. MASLD có triệu chứng gì không?
Phần lớn bệnh nhân không có triệu chứng. Một số có thể mệt mỏi, tức hạ sườn phải hoặc men gan tăng nhẹ. Bệnh thường được phát hiện qua siêu âm hoặc xét nghiệm định kỳ.
4. Men gan bình thường có loại trừ MASLD không?
Không. Men gan bình thường không loại trừ MASLD, MASH hoặc xơ hóa gan tiến triển.
5. Bác sĩ nên làm xét nghiệm gì đầu tiên?
Nên kiểm tra AST, ALT và tiểu cầu để tính FIB-4. Đây là bước đơn giản để phân tầng nguy cơ xơ hóa gan.
6. FIB-4 bao nhiêu là đáng lo?
FIB-4 < 1,3 thường gợi ý nguy cơ thấp.
FIB-4 ≥ 1,3 cần đánh giá thêm.
FIB-4 > 2,67 nên chuyển chuyên khoa gan mật theo thuật toán ADA 2026.
7. Siêu âm gan có đủ để chẩn đoán mức độ nặng của MASLD không?
Không. Siêu âm giúp phát hiện gan nhiễm mỡ nhưng không đánh giá tốt xơ hóa gan. Cần FIB-4 và có thể cần FibroScan hoặc elastography.
8. Thuốc nào có lợi cho MASLD ở bệnh nhân đái tháo đường type 2?
Ở bệnh nhân type 2 có MASLD và thừa cân/béo phì, ADA 2026 khuyến cáo cân nhắc GLP-1 RA có bằng chứng lợi ích trên MASH. Pioglitazone có thể cân nhắc ở một số bệnh nhân MASH; SGLT2 inhibitor hữu ích khi có bệnh tim mạch, suy tim hoặc bệnh thận mạn.
9. Giảm cân bao nhiêu thì cải thiện MASLD?
Giảm ≥5% cân nặng có thể giúp giảm mỡ gan; giảm 7–10% có thể cải thiện viêm gan; giảm ≥10% có thể cải thiện MASH và xơ hóa ở một số bệnh nhân.
10. Khi nào nên chuyển bệnh nhân đến chuyên khoa gan mật?
Nên chuyển khi FIB-4 > 2,67, đo độ đàn hồi gan bất thường, nghi ngờ xơ gan, tiểu cầu giảm, albumin giảm, INR tăng, vàng da, báng bụng hoặc men gan tăng kéo dài chưa rõ nguyên nhân.
Tài liệu tham khảo
- American Diabetes Association Professional Practice Committee. 4. Comprehensive Medical Evaluation and Assessment of Comorbidities: Standards of Care in Diabetes—2026. Diabetes Care. 2026;49(Suppl 1):S61–S88.
- Cusi K, et al. Metabolic Dysfunction–Associated Steatotic Liver Disease in People With Diabetes: The Need for Screening and Early Intervention. Diabetes Care. 2025.
- Rinella ME, et al. AASLD Practice Guidance on the Clinical Assessment and Management of Nonalcoholic Fatty Liver Disease. Hepatology. 2023.