1. Đái tháo đường thai kỳ là gì?
Đái tháo đường thai kỳ hay Tiểu đường thai kỳ (Gestational Diabetes Mellitus – GDM) là tình trạng tăng đường huyết được phát hiện lần đầu trong quá trình mang thai, thường xuất hiện ở tuần thứ 24–28 của thai kỳ và biến mất sau khi sinh.
Khác với tiểu đường type 1 và type 2, GDM là dạng rối loạn dung nạp glucose tạm thời, nhưng nếu không được phát hiện và điều trị đúng cách, có thể gây nguy hiểm cho cả mẹ và thai nhi.
2. Nguyên nhân và cơ chế bệnh sinh của đái tháo đường thai kỳ
Khi mang thai, nhau thai tiết ra nhiều hormone giúp thai nhi phát triển, chẳng hạn như human placental lactogen (hPL), progesterone, estrogen, và cortisol. Tuy nhiên, những hormone này lại làm giảm tác dụng của insulin – gọi là hiện tượng kháng insulin sinh lý trong thai kỳ.
Ở một số phụ nữ, tuyến tụy không thể sản xuất đủ insulin để vượt qua tình trạng kháng này → đường huyết tăng cao trong máu, dẫn đến tiểu đường thai kỳ.
Cơ chế tóm tắt gây tiểu đường thai kỳ:
Hormone nhau thai ↑ → Kháng insulin ↑ → Insulin không đủ → Đường huyết ↑ → Tiểu đường thai kỳ.
3. Các yếu tố nguy cơ mắc đái tháo đường thai kỳ
Phụ nữ có nguy cơ mắc tiểu đường thai kỳ – GDM cao hơn nếu có một hoặc nhiều yếu tố sau:
| Nhóm yếu tố nguy cơ | Cụ thể |
|---|---|
| Tuổi | Trên 25 tuổi (nguy cơ tăng theo tuổi) |
| Tiền sử cá nhân | Từng bị tiểu đường thai kỳ, từng sinh con nặng > 4 kg, hoặc từng có thai chết lưu không rõ nguyên nhân |
| Thể trạng | Thừa cân, béo phì (BMI ≥ 25 kg/m²) trước khi mang thai |
| Gia đình | Có người thân trực hệ bị tiểu đường type 2 |
| Chủng tộc | Người châu Á, Mỹ Latin, Ấn Độ, Phi… có tỷ lệ mắc cao hơn |
4. Dấu hiệu và triệu chứng nhận biết
Phần lớn phụ nữ bị tiểu đường thai kỳ không có triệu chứng rõ ràng. Tuy nhiên, trong một số trường hợp, có thể gặp các biểu hiện:
- Khát nước thường xuyên, tiểu nhiều hơn bình thường
- Mệt mỏi, kiệt sức
- Mờ mắt thoáng qua
- Dễ bị nhiễm trùng da, nấm âm đạo, hoặc nhiễm trùng tiểu
- Tăng cân quá nhanh trong thai kỳ
Vì triệu chứng mơ hồ, tất cả thai phụ đều nên được tầm soát đường huyết trong thai kỳ theo khuyến cáo của Hiệp hội Đái tháo đường Hoa Kỳ (ADA).
5. Chẩn đoán tiểu đường thai kỳ
Thường thực hiện xét nghiệm từ tuần 24 đến 28 của thai kỳ.
Phương pháp phổ biến nhất:
🔹 Test dung nạp glucose đường uống (OGTT – Oral Glucose Tolerance Test):
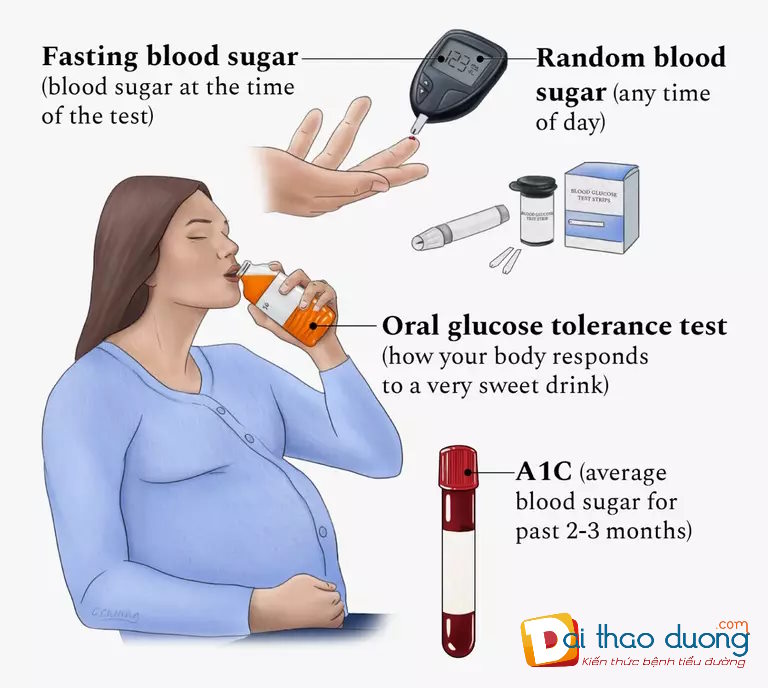
Quy trình:
- Nhịn ăn ít nhất 8 giờ.
- Uống dung dịch chứa 75g glucose.
- Đo đường huyết tại 3 thời điểm: lúc đói, sau 1 giờ, sau 2 giờ.
Chẩn đoán xác định nếu có ≥1 trong 3 giá trị sau:
| Thời điểm đo | Ngưỡng đường huyết chẩn đoán |
|---|---|
| Lúc đói | ≥ 5.1 mmol/L hay 92 mg/dl |
| Sau 1 giờ | ≥ 10.0 hay 180 mg/dl |
| Sau 2 giờ | ≥ 8.5 hay 153 mg/dl |
6. Biến chứng của tiểu đường thai kỳ
Nếu không được kiểm soát tốt, tiểu đường thai kỳ có thể gây hậu quả nghiêm trọng cho mẹ và thai nhi.
Biến chứng tiểu đường thai kỳ Đối với mẹ:
- Tiền sản giật / sản giật
- Tăng huyết áp thai kỳ
- Sinh mổ do thai to
- Nguy cơ mắc đái tháo đường type 2 trong tương lai (gấp 7 lần)
Biến chứng tiểu đường thai kỳ Đối với thai nhi và trẻ sơ sinh:
- Thai to (macrosomia): cân nặng > 4kg, dễ gây sang chấn khi sinh
- Hạ đường huyết sơ sinh do tụy tiết insulin nhiều
- Vàng da, suy hô hấp sau sinh
- Nguy cơ béo phì, kháng insulin khi trưởng thành

7. Hướng điều trị và kiểm soát đái tháo đường thai kỳ
Mục tiêu điều trị là duy trì đường huyết ở mức bình thường, bảo vệ sức khỏe mẹ và thai nhi.
🥗 1. Chế độ ăn uống hợp lý
- Tổng năng lượng được chia đều 3 bữa chính và 2–3 bữa phụ.
- Tinh bột chiếm khoảng 40–45%, ưu tiên ngũ cốc nguyên hạt, rau củ quả, trái cây ít đường.
- Hạn chế đường, bánh ngọt, nước ngọt có gas.
- Tăng cường chất xơ, đạm nạc, sữa không đường.
- Uống đủ nước (1.5–2 lít/ngày).
🚶 2. Vận động thể lực
- Duy trì vận động nhẹ 30 phút/ngày như đi bộ, yoga cho bà bầu, bơi nhẹ.
- Giúp tăng nhạy cảm insulin và kiểm soát đường huyết hiệu quả.
💉 3. Tiêm insulin (khi cần)
- Nếu chế độ ăn và vận động không đủ kiểm soát, bác sĩ có thể chỉ định tiêm insulin.
- Một số trường hợp đặc biệt không thể điều trị với Insulin, có thể dùng metformin nhưng cần theo dõi sát và có sự đồng thuận từ bệnh nhân.
Mục tiêu đường huyết:
| Thời điểm đo | Mục tiêu |
|---|---|
| Lúc đói | 70–95 mg/dL (3.9–5.3 mmol/L) |
| 1 giờ sau ăn | 110–140 mg/dL (6.1–7.8 mmol/L) |
| 2 giờ sau ăn | 100–120 mg/dL (5.6–6.7 mmol/L) |
8. Theo dõi sau sinh
- Đường huyết thường trở lại bình thường sau khi sinh, nhưng khoảng 30–50% phụ nữ bị GDM có thể phát triển đái tháo đường type 2 trong 5–10 năm.
- Cần:
- Làm test dung nạp glucose sau sinh 6–12 tuần.
- Duy trì chế độ ăn lành mạnh, giảm cân hợp lý.
- Kiểm tra đường huyết định kỳ mỗi năm.
9. Phòng ngừa tiểu đường thai kỳ
- Giữ cân nặng hợp lý trước khi mang thai.
- Ăn nhiều rau xanh, hạn chế đồ ngọt, tinh bột tinh chế.
- Tập thể dục đều đặn (ít nhất 150 phút/tuần).
- Khám thai định kỳ và xét nghiệm đường huyết đúng thời điểm.
10. Kết luận
Tiểu đường thai kỳ là bệnh lý nội tiết thường gặp, nhưng hoàn toàn có thể kiểm soát được nếu phát hiện sớm và tuân thủ hướng dẫn của bác sĩ.
Điều quan trọng là chế độ ăn uống, vận động hợp lý và theo dõi định kỳ — không chỉ giúp thai kỳ an toàn mà còn ngăn ngừa nguy cơ tiểu đường type 2 trong tương lai.
THAM KHẢO: Management of Diabetes in Pregnancy: Standards of Care in Diabetes—2026
LƯU Ý: Nội dung trong bài viết chỉ nhằm mục đích cung cấp thông tin y khoa và không thay thế cho tư vấn, chẩn đoán hoặc điều trị y khoa. Vui lòng tham khảo ý kiến bác sĩ chuyên khoa trước khi áp dụng.
Share bài viết:
THẢO LUẬN – HỎI ĐÁP
Nếu bạn có comment hay câu hỏi nào, vui lòng đến trang HỎI ĐÁP BỆNH TIỂU ĐƯỜNG để thảo luận.

