Tới thời điểm hiện nay, chúng ta cũng chưa xác định được nguyên nhân của bệnh tiểu đường type 2, chỉ biết 8 cơ chế tăng đường huyết, trong đó đề kháng insulin vẫn là cơ chế chính.
Vì sao đường huyết tăng cao ?
Tìm hiểu về các cơ chế tăng đường huyết sẽ giúp chúng ta hiểu về đái tháo đường – Bệnh tiểu đường.
Trong bệnh đái tháo đường type 2, đường huyết tăng cao do rất nhiều cơ chế, chứ không phải chỉ có 2 cơ chế chính là suy giảm chức năng tế bào beta và đề kháng insulin như trước đây chúng ta đã biết.
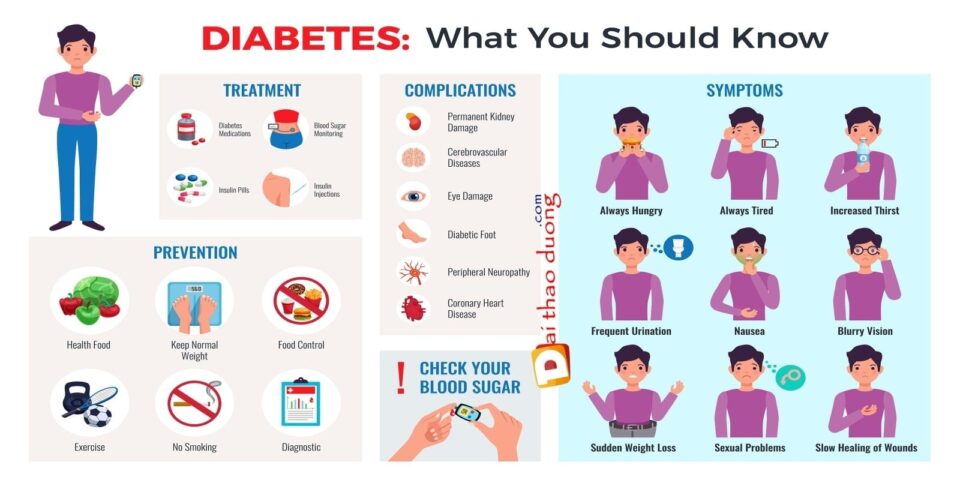
8 cơ chế tăng đường huyết trong bệnh tiểu đường – đái tháo đường
Tới thời điểm hiện tại, có 8 cơ chế gây bệnh tiểu đường được xác định gây tăng đường huyết trên bệnh nhân đái tháo đường type 2:
- Giảm tiết insulin
- Tăng tiết glucagon
- Tăng sản xuất Glucose ở gan
- Tăng ly giải mô mỡ
- Giảm hiệu ứng incretin
- Tăng hấp thu đường glucose ở thận
- Giảm thu nhận glucose ở cơ
- Tăng đường do rối loạn dẫn truyền thần kinh
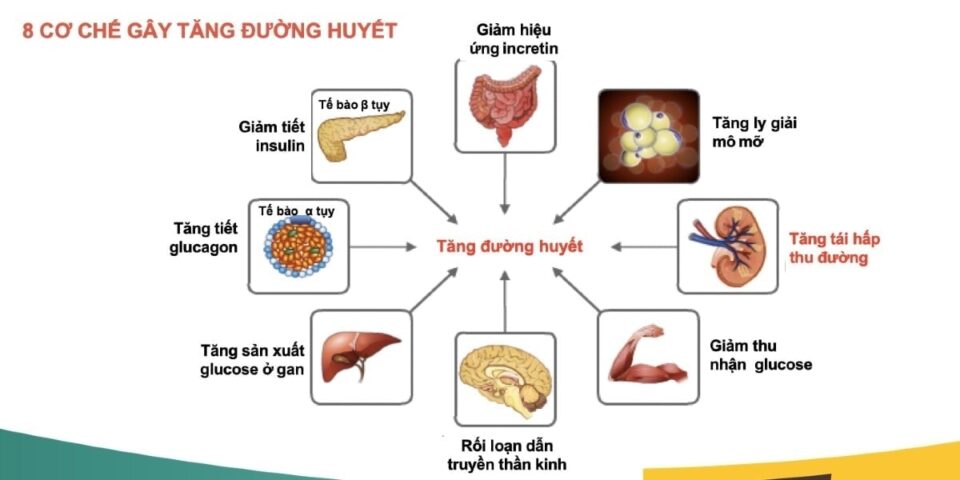
Suy giảm chức năng tế bào beta của tuyến tụy
Tế bào beta của tuyến tụy có chức năng sản xuất ra hormone insulin, có tác dụng đưa glucose từ máu vào trong tế bào.
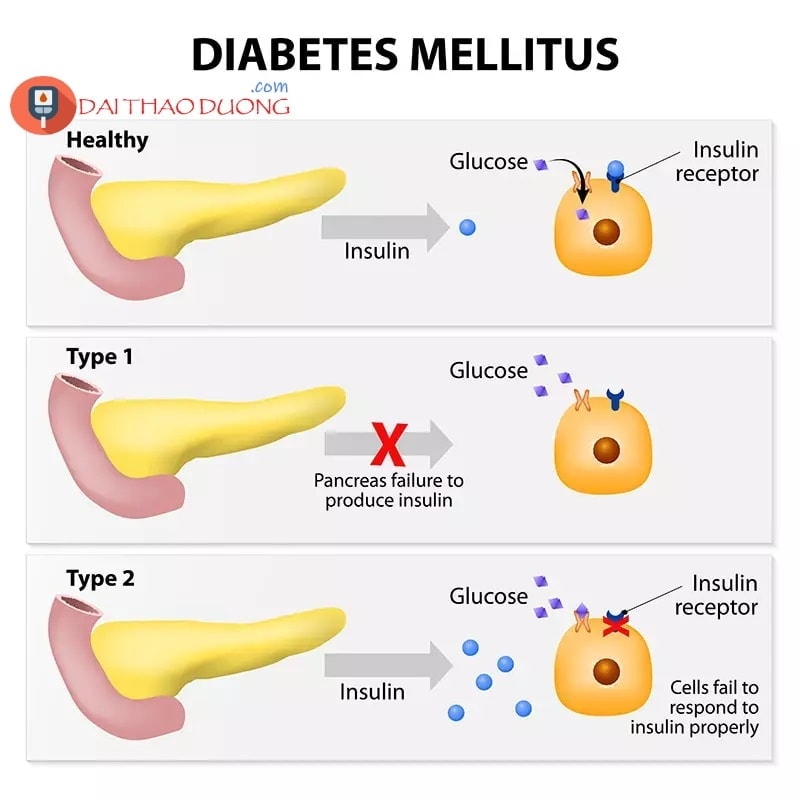
Khi đường glucose trong máu tăng cao, insulin được tiết ra nhiều hơn, nó có tác dụng như chìa khóa mở các cánh của của tế bào để giúp glucose đi từ máu đi vào tế bào, tạo năng lượng cho cơ thể hoạt động.
Khi đường trong máu giảm, Insulin sẽ tiết ra ít hơn.
Ngay khi được chẩn đoán bệnh tiểu đường type 2, khả năng tiết insulin của tế bào beta tuyến tụy đã giảm 50% và sẽ tiếp tục giảm đi theo thời gian sau đó.
Chức năng tuyến tụy giảm làm cho insulin tiết ra không đủ, do vậy không hạ được đường trong máu.
Cơ chế tăng đường huyết chủ yếu trong bệnh tiểu đường type 2: Đề kháng insulin ở mô
Đề kháng insulin ở mô ngoại biên là gì?
Nói dễ hiểu: khi các cơ quan chống lại tác dụng của insulin trong việc sử dụng glucose gọi là đề kháng insulin.
Đề kháng insulin ở gan, cơ chế tăng đường huyết chính
Gan hoạt động như kho điều tiết glucose trong máu
Trong khi bạn ngủ, dù không ăn gì nhưng cơ thể vẫn có glucose sử dụng.
Nguồn glucose được cung cấp lúc này là nhờ gan sản xuất ra, và nó cũng quyết định mức đường huyết buổi sáng mà chúng ta thường đo.
Việc sản xuất glucose ở gan có sự điều tiết bởi insulin.
Khi bị đái tháo đường type 2, tế bào gan đề kháng với insulin, có nghĩa là gan sản xuất glucose ào ạt dù cho có sự hiện diện của insulin hay không, làm đường huyết đói tăng cao.
Đề kháng insulin ở mô mỡ
Ở những bệnh nhân béo phì hay gan nhiễm mỡ, mô mỡ đề kháng với insulin dẫn tới tăng ly giải mô mỡ tạo nhiều glycerol và triglyceride, là những cơ chất tạo thành đường khi tới gan.
Đề kháng insulin ở cơ
Cơ sử dụng glucose để hoạt động nhờ tác động của insulin, khi có tình trạng đề kháng insulin ở cơ, glucose không vào được tế bào để tạo năng lượng.
Tóm lại, tình trạng đề kháng insulin ở gan, mô mỡ và cơ sẽ làm cho glucose tăng cao trong máu. Đây là cơ chế gây bệnh tiểu đường type 2.
Cơ chế gây tăng đường huyết của glucagon
Tế bào tuyến tụy, ngoài việc tiết insulin do tế bào beta đảm nhiệm còn tiết glucagon, do tế bào anpha tiết ra.
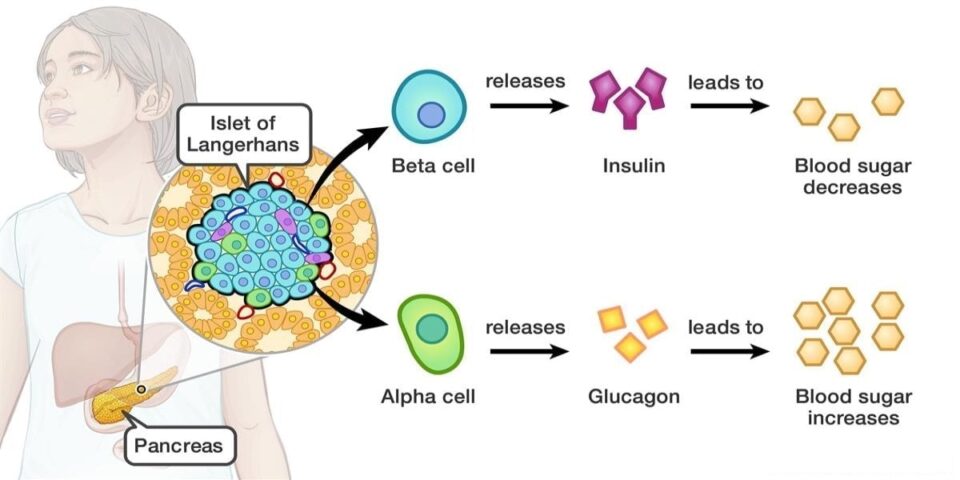
Glucagon có tác dụng ngược lại insulin, có nghĩa là nó sẽ làm gia tăng đường trong máu.
Ở bệnh nhân đái tháo đường type 2, glucagon được tiết ra nhiều hơn so với bình thường, làm tăng đường trong máu, đặc biệt gây tăng đường huyết sau ăn.
Cơ chế tăng đường huyết của hormone incretin
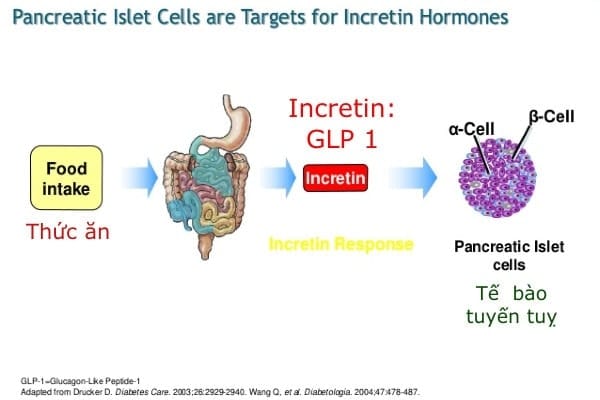
Khi chúng ta ăn vào, ruột sẽ tiết ra hormone có tên là incretin.
Hormon incretin có 2 loại chính là glucagon-like peptide-1 (GLP-1) và gastric inhibitory polypeptide (glucose-dependent insulinotropic polypeptide; GIP).
Để dễ nhớ, chúng ta cứ gọi là GLP 1 và GIP.
Hai hormon này có tác dụng trong thời gian rất ngắn, giúp tế bào tuyến tụy tăng tiết insulin và giảm tiết glucagon, do vậy giảm đường trong máu sau khi ăn vào.
Trên bệnh nhân đái tháo đường type 2, hiệu quả của 2 hormon incretin này, GLP 1 và GIP đều giảm rỏ rệt, do vậy không giảm được đường huyết sau khi ăn.
Tăng tái hấp thu Glucose ở thận trong bệnh tiểu đường
Bình thường, lượng máu lớn mang glucose đi qua thận nhưng đều được tái hấp thu trở lại.
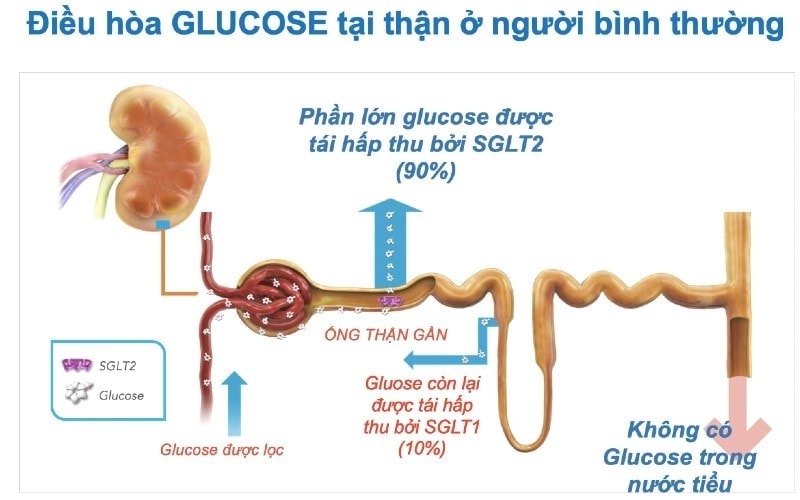
Khi lượng đường trong máu quá cao, sẽ thoát qua thận và có mặt trong nước tiểu.
Vấn đề là, trên bệnh nhân đái tháo đường, thận tăng tái hấp thu glucose quá mức, so với người không bị đái tháo đường, do vậy mà làm tăng lượng đường trong máu lên.
Đây là cơ chế quan trọng làm tăng đường trong máu.
Rối loạn chức năng dẫn truyền thần kinh ở não
Một cơ chế gây tăng đường huyết nữa cũng đang được lưu ý là do rối loạn chức năng dẫn truyền thần kinh ở não, liên quan đến stress, cảm giác thèm ăn, thích đồ ngọt…ở bệnh nhân đái tháo đường type 2.
Não kiểm soát sự cân bằng giữa insulin và glucose qua những chất dẫn truyền thần kinh như dopamine, serotonin, acetylcholine or epinephrine….
Khi mất cân bằng, đường huyết sẽ tăng cao.
Dựa vào những cơ chế gây tăng đường trên bệnh nhân đái tháo đường mà người ta sản xuất ra rất nhiều nhóm thuốc điều trị đái tháo đường type 2, tác động vào các cơ chế nói trên.
Qua các cơ chế gây bệnh tiểu đường và tăng đường huyết ở trên phần nào giúp ta hiểu vì sao đường huyết tăng.
Tham khảo thêm: The Pathophysiology of Hyperglycemia in Older Adults: Clinical Considerations
Share bài viết:
THẢO LUẬN – HỎI ĐÁP
Nếu bạn có comment hay câu hỏi nào, vui lòng đến trang HỎI ĐÁP BỆNH TIỂU ĐƯỜNG để thảo luận.