Các thuốc điều trị đái tháo đường type 2, ngoài insulin còn có GLP-1 RA và các nhóm thuốc hạ đường huyết uống.
Các thuốc có khả năng khác nhau trong việc giảm HbA1c, đường huyết đói, đường huyết sau ăn, khả năng bài tiết insulin, mức độ nhạy cảm insulin, tác động đến cân nặng, huyết áp cũng như nguy cơ gây hạ đường huyết và các tác dụng vụ khác.
Thậm chí, có sự khác nhau về lợi ích trên tim mạch hay thận trong cùng một nhóm thuốc.
Do vậy, việc chọn lựa thuốc hạ đường huyết trong điều trị đái tháo đường type 2 nên được cá thể hóa tùy thuộc vào chỉ định, mục tiêu điều trị, mức HbA1c, trọng lượng cơ thể, các bệnh lý khác đi kèm, các biến chứng, nguy cơ hạ đường huyết…
Các thuốc hạ đường huyết uống chỉ giảm được HbA1c khoảng 0.5 – 2% khi dùng như đơn trị liệu (chỉ sử dụng 1 nhóm thuốc ).
Thuốc điều trị đái tháo đường đầu tay: Metformin
Metformin thường được lựa chọn cho những bệnh nhân đái tháo đường type 2 mới được chẩn đoán.
Metformin có nguy cơ gây hạ đường huyết thấp, không ảnh hưởng tới cân nặng, hiệu quả hạ đường huyết lâu dài, trong một số nghiên cứu còn cho thấy có lợi ích trên tim mạch.
Tuy nhiên, metformin không nên được chỉ định cho những trường hợp chức năng thận suy giảm nhiều, vì có nguy cơ gây nhiễm acid lactic.
Metformin không nên sử dụng ở bệnh nhân có độ lọc cầu thận eGFR < 30ml/phút/1.73m2 và không nên khởi trị cho những bệnh nhân có độ lọc cầu thận ước tính eGFR <45 ml/phút/1.73m2. Tuy nhiên sau khi đã được chỉ định, thuốc có thể vẫn được tiếp tục ở những bệnh nhân có độ lọc cầu thận ổn định > 30ml/phút/1.73m2 và nên giảm liều khi độ lọc cầu thận trong khoảng eGFR từ 30-45 ml/phút/1.73m2.
Metformin đôi khi gây ra các triệu chứng như chán ăn, sụt cân, buồn nôn, nôn ói, rối loạn tiêu hóa hay tiêu chảy.
Sử dụng Metformin lâu dài có thể gây thiếu vitamin B12, do vậy nên theo dõi nồng độ vitamin B12 trong máu định kỳ.
Khi Metformin bị chống chỉ định hay bệnh nhân không dung nạp được thuốc, các nhóm thuốc thay thế có thể là GLP-1 RAs, SGLT2is, DPP-4 inhibitors, và ức chế alpha-glucosidase. TZDs, SUs, và glinides cũng có thể được chỉ định, tuy nhiên cần thận trọng với nguy cơ gây tăng cân, hạ đường huyết ( trừ TZD) hay nhiều nguy cơ khác.
Metformin có thể được phối hợp với tất cả các nhóm thuốc uống điều trị đái tháo đường khác, kể cả insulin.
Sulfonylureas – SUs
SUs làm tăng tiết insulin bất chấp nồng độ glucose máu là bao nhiêu.
Những bệnh nhân thích hợp để chỉ định sulfonylureas là người bị đái tháo đường <5 năm và không có biến chứng, khả năng kinh tế eo hẹp, những bệnh nhân có khả năng tuân thủ chế độ ăn và tập thể dục tích cực, tự theo dõi đường huyết hay có khả năng nhận biết các triệu chứng hạ đường huyết.
Tuy nhiên không phải tất cả bệnh nhân đái tháo đường type 2 đều đáp ứng với SU (thất bại nguyên phát), và hiệu quả hạ đường huyết cũng giảm dần theo thời gian (thất bại thứ phát).
Điều trị với SU có thể làm tăng cân, nhưng tác dụng phụ chính của SU là hạ đường huyết, do sản xuất insulin kéo dài, đặc biệt những nhóm SU có tác dụng kéo dài (ví dụ Glyburide) sử dụng trên người lớn tuổi.
Suy giảm chức năng thận làm gia tăng nguy cơ hạ đường huyết khi sử dụng SU.
Glinides
Glinide cũng có cơ chế hoạt động và đặc điểm giống SU, nhưng hiệu quả và khả năng hạ đường huyết ít hơn SU.
Thiazolidinediones – TZD
TZDs cải thiện sự nhạy cảm insulin và giúp bảo tồn hay cải thiện chức năng bài tiết của tế bào beta ở bệnh nhân đái tháo đường type 2. Thêm vào các lợi ích về hạ đường huyết, nhóm TZD còn giúp cải thiện nhiều nguy cơ tim mạch và còn giúp ngăn chặn rối loạn nhận thức liên quan đề đề kháng insulin trên hệ thống thần kinh trung ương.
Các nghiên cứu và thử nghiệm lâm sàng cho thấy TZD giúp giảm quan trọng kết cục nhồi máu cơ tim không tử vong, đột quị, và tử vong do mọi nguyên nhân.
TZD cũng có nhiều lợi ích cho bệnh gan nhiễm mỡ không do rượu – NASH, tuy nhiên TZD cũng có nhiều tác dụng phụ như: tăng cân hơn so với SU và Insulin. TZD cũng giữ nước gây phù. Cả 2 tác dụng phụ này có thể được giảm bớt nếu sử dụng TZD ở liều thấp hay sử dụng cùng với nhóm ức chế SGLT2 hay đồng vận GLP-1.
TZD không được khuyến cáo sử dụng cho bệnh nhân suy tim có triệu chứng và chống chỉ định trên những bệnh nhân suy tim giai đoạn III hay IV theo NYHA – New York Heart Association.
TZD cũng gây giảm mật độ xương và tăng nguy cơ gãy xương, đặc biệt ở phụ nữ.
Nhóm TZD đã ngưng sử dụng ở Châu u và hạn chế ở Mỹ vì lo ngại nguy cơ tăng nguy cơ tim mạch. Tuy nhiên, gần đây FDA đã gỡ bỏ những giới hạn của nhóm này. Chỉ có Pioglitazone chứ không phải Rosiglitazone là thủ phạm gây tăng các nguy cơ bất lợi.
Glucagon-like peptide-1 agonists – GLP-1 RA
Hai nhóm thuốc GLP-1 RA và ức chế DPP-4 giúp tăng tiết insulin và giảm Glucagon tùy thuộc nồng độ glucose máu, có nghĩa là Glucose máu tăng cao nhiều sẽ tiết insulin và giảm tiết glucagon nhiều hơn và ngược lại.
Lợi ích của nhóm thuốc điều trị đái tháo đường: GLP-1 RA
Đã được chứng minh là giúp giảm các biến cố tim mạch chính – MACE: dulaglutide; liraglutide; semaglutide SQ.
Giảm nguy cơ đột quị đối với semaglutide và dulaglutide.
Bên cạnh giảm đường huyết, GLP-1 RA còn làm chậm trống dạ dày, thúc đẩy cảm giác no sớm, giảm lượng thức ăn ăn vào, do vậy giúp giảm cân.
GLP-1 RA cũng giúp giảm huyết áp đi kèm tăng nhịp tim nhẹ và cải thiện lipid máu.
Nguy cơ hạ đường huyết rất thấp.
Thuốc được khuyến cáo cho những bệnh nhân đái tháo đường type 2 có bệnh động mạch xơ vữa, có yếu tố nguy cơ tim mạch cao, thừa cân.
Các tác dụng phụ thường gặp GLP-1 RA
Buồn nôn, nôn ói, và tiêu chảy là những triệu chứng bất lợi thường gặp. Có thể làm giảm chức năng thận hay suy thận cấp trong trường hợp có giảm thể tích. Tuy nhiên các triệu chứng cũng giảm đi theo thời gian.
Exenatide không được khuyến cáo nếu eGFR < 45 mL/min/1.73 m2.
Mặc dù ung thư biểu mô tuyến giáp dạng tủy (medullary thyroid carcinoma) không phải là do GLP-1 RA gây ra, nhưng tất cả các loại GLP-1 RAs, ngoại trừ exenatide dạng tiêm 2 lần mỗi tuần và lixisenatide, là chống chỉ định ở những người hay có tiền sử gia đình bị ung thư biểu mô tuyến giáp dạng tủy và những người có hội chứng MEN 2.
Viêm tụy ít khi xuất hiện khi sử dụng GLP-1 và ức chế DPP-4. Nên cân nhắc chọn nhóm thuốc hạ đường huyết khác cho bệnh nhân có tiền căn viêm tụy.
Tirzepatide
Tirzepatide có tên thương mại là Mounjaro.
Glucagon-like peptide-1 (GLP-1) và glucose-dependent insulinotropic polypeptide (GIP) là những hormone giúp kiểm soát đường Glucose. Sau khi ăn, các hormone này được tiết ra ở ruột non, giúp tiết insulin và giảm glucagon.
Tirzepatide là GIP-analogue nó kích hoạt cả thụ thể hai thụ thể GLP-1 và GIP, giúp hạ đường huyết và giảm cân nổi trội hơn cả các GPL-1 khác.
Cách sử dụng GLP-1 RA
Tirzepatide được tiêm dưới da mỗi tuần một lần.
GLP-1 RAs bao gồm dulaglutide, exenatide, exenatide-ER, liraglutide, lixisenatide, và semaglutide, được sử dụng dưới dạng tiêm 2 lần mỗi ngày, một lần/ngày hay mỗi tuần 1 lần.
Semaglutide có dạng uống.
Thuốc điều trị đái tháo đường an toàn nhất: nhóm ức chế DPP-4
Nhóm ức chế DPP-4 không làm gây tăng cân;
Linagliptin có thể được chỉ định cho những bệnh nhân suy thận mà không cần giảm liều, vì thuốc không thải qua thận.
Sitagliptin, saxagliptin và alogliptin thải qua thận, do đó cần chỉnh liều khi độ lọc cầu thận giảm.
Tác dụng phụ của nhóm ức chế DPP-4
Nhóm ức chế DPP-4 không có tác dụng phụ trên đường tiêu hóa và có thể được phối hợp sớm với Metformin.
Nhóm Saxagliptin tăng nguy cơ nhập viện do suy tim, nhưng không tăng tỉ lệ tử vong khi so với giả dược.
FDA cũng khuyến cáo thận trọng với nhóm alogliptin ở bệnh nhân suy tim mạn NYHA III và IV.
Tác dụng phụ thường gặp của nhóm ức chế dPP-4 được ghi nhận là nhiễm trùng đường hô hấp trên do virus.
Đau cơ cũng được báo cáo ở những người sử dụng ức chế DPP-4.
Sodium-glucose Cotransporter-2 Inhibitors – SGLT-2 is
Nhóm ức chế SGLT2 là nhóm thuốc uống mới nhất điều trị đái tháo đường type 2.
Nhờ thải tăng glucose qua nước tiểu, giúp giảm cả đường glucose trong máu và giảm cân.
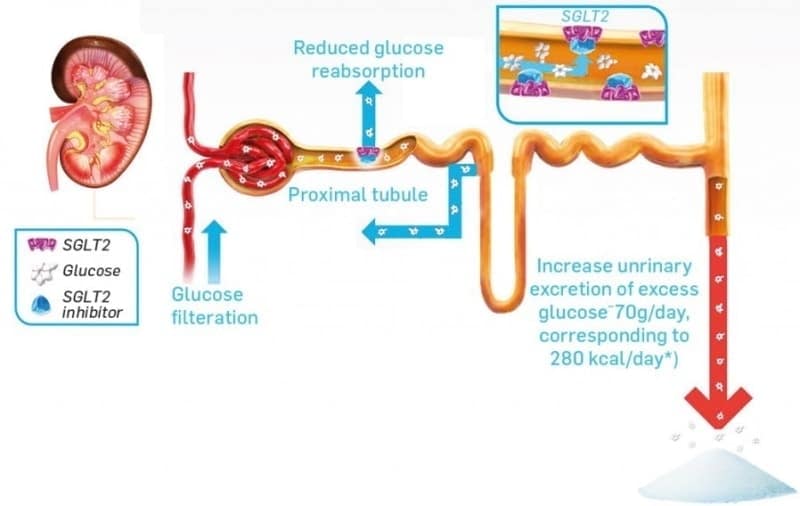
Đa số trường hợp giúp giảm huyết áp tâm thu.
Nên thận trọng với những trường hợp hạ huyết áp tư thế, đặc biệt ở bệnh nhân lớn tuổi đang uống lợi tiểu quai.
Mặc dù tác dụng hạ đường huyết giảm khi độ lọc cầu thận suy giảm, nhưng SGLT2is vẫn có tác dụng bảo vệ thận với độ lọc cầu thận thấp (<45 mL/min/1.73 m2).
Vì thuốc làm tăng thải glucose qua nước tiểu nên SGLT2is làm tăng nguy cơ nhiễm nấm hay nhiễm trùng niệu dục.
Nguy cơ nhiễm toan chuyển hóa do ceton – DKA tăng ở bệnh nhân đang điều trị SGLT2is, đặc biệt cùng với insulin mà giảm liều insulin gần đây, và/hay đi kèm với bệnh cấp tính hay nhịn đói kéo dài.
Nồng độ LDL-C tăng nhẹ với canagliflozin, dapagliflozin, và empagliflozin.
Lợi ích quan trọng mà nhóm SGLT2is mang lại bên cạnh kiểm soát đường huyết là trên thận và tim mạch.
Giảm các biến cố tim mạch chính, giảm tử vong do tim mạch, giảm tỉ lệ nhập viện do suy tim và cải thiện chức năng thận trên người đái tháo đường type 2.
Những nghiên cứu gần đây đã cho thấy SGLT2is còn giảm tử vong do tim mạch cũng như nhập viện do suy tim ở người không bị đái tháo đường.
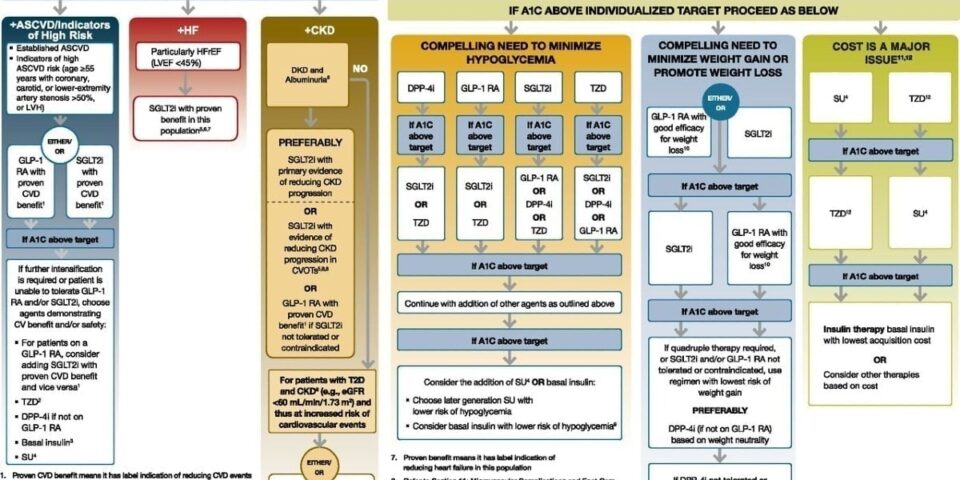
Từ kết quả của nhiều nghiên cứu về GLP-1 RA và SGLT2i, những bệnh nhân đái tháo đường type 2 có nguy cơ cao hay bệnh động mạch xơ vữa đã được xác định, suy tim và /hay có bệnh thận mạn nên được điều trị với GLP-1 RA hay SGLT2is đã được chứng minh có lợi ích trên các đối tượng trên.
Colesevelam, alpha-glucosidase inhibitors và bromocriptine
Colesevelam, alpha-glucosidase inhibitors và bromocriptine có tác dụng chủ yếu trên đường huyết sau ăn và chỉ nên sử dụng ở một số bệnh nhân được lựa chọn.
Colesevelam
Colesevelam ít có nguy cơ gây hạ đường huyết. Thuốc giúp giảm LDL-C, nhưng gây tăng nhẹ Triglyceride.
Tác dụng phụ chính là táo bón.
Alpha-glucosidase inhibitors
Nhóm thuốc ức chế men alpha-glucosidase cũng có nguy cơ gây hạ đường huyết thấp.
Một số người gặp tác dụng phụ của thuốc trên đường tiêu hóa như chướng bụng, đầy hơi và tiêu chảy. Các tác dụng phụ cũng có thể giảm bớt nếu bắt đầu với liều thấp và tăng liều dần.
Bromocriptine
Bromocriptine là thuốc đồng vận thụ thể dopamin, cơ chế giảm đường Glucose không rõ, được cho là qua con đường ở hệ thần kinh trung ương.
Thuốc không gây hạ đường huyết.
Thuốc có thể gây buồn nôn và hạ huyết áp thư thế và không nên được sử dụng cho bệnh nhân đang điều trị thuốc chống loạn thần.
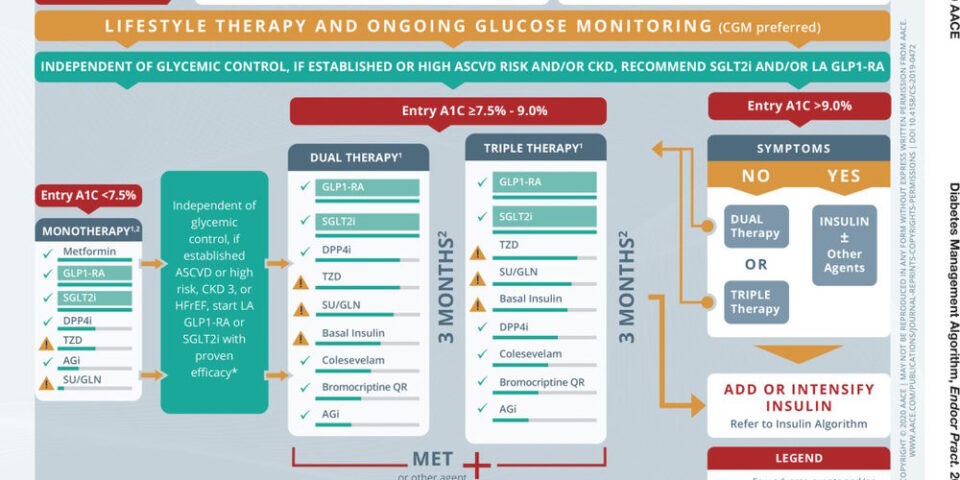
Phối hợp thuốc điều trị đái tháo đường type 2
Bởi vì đái tháo đường type 2 là bệnh tiến triển, việc duy trì đường huyết trong mục tiêu thường phải phối hợp nhiều thuốc điều trị tiểu đường.
Các khuyến cáo truyền thống trước đây sử dụng thêm thuốc theo từng bước, bắt đầu bằng một thuốc, thường là Metformin, sau đó thêm một nhóm thuốc rồi thêm nhóm thuốc khác.
Tuy nhiên, có những nghiên cứu (VERIFY ) cho thấy phối hợp thuốc ngay từ đâu giúp kiểm soát đường huyết nhanh hơn và giúp trì hoãn thất bại thứ phát do thuốc.
Phối hợp ban đầu giữa Metformin và nhóm thuốc ít gây hạ đường huyết, như ức chế DPP-4.
Đối với những bệnh nhân đái tháo đường type 2 có nguy cơ tim mạch cao hay đã có bệnh mạch vành, và/hay có bệnh thận mạn, suy tim khuyến cáo nên phối hợp metformin và GLP-1 RA và/hay SGLT2i
Đối với những bệnh nhân mới chẩn đoán đái tháo đường type 2 có HbA1c >9.0% và/ hay HbA1c cao hơn mục tiêu 1.5%, bên cạnh thay đổi lối sống nên khởi đầu với 2 hay 3 nhóm thuốc, trong đó bao gồm Metformin và có thể cân nhắc phối hợp với insulin nền.
Nếu có các triệu chứng tăng đường huyết nặng, đặc biệt là tăng quá trình dị hóa, vd sụt cân hay có HbA1c rất cao, >10% hay đường glucose > 300 mg/dl: khuyến cáo nên sử dụng insulin.
Metformin khá hiệu quả khi phối hợp với các nhóm thuốc khác, miễn là tránh sử dụng metformin khi độ lọc cầu thận GFR <30 mL/min/1.73 m2 hay không dụng nạp được các triệu chứng trên đường tiêu hóa.
Ngược lại, SU có thể gây ra những vấn đề khi phối hợp với các nhóm thuốc khác, như gây hạ đường huyết, làm mất đi lợi ích giảm cân mà các nhóm khác như metformin, GLP-1 RA và SGLT2i đem lại.
Tham khảo:
Clinical Practice Guidelines – American Association of Clinical Endocrinology Clinical Practice Guideline: Developing a Diabetes Mellitus Comprehensive Care Plan 2022 Update: Antihyperglycemic Pharmacotherapy.
Diabetes Care: Pharmacologic Approaches to Glycemic Treatment: Standards of Care in Diabetes—2023.
Share bài viết:
THẢO LUẬN – HỎI ĐÁP
Nếu bạn có comment hay câu hỏi nào, vui lòng đến trang HỎI ĐÁP BỆNH TIỂU ĐƯỜNG để thảo luận.

